
Інвагінація зуба (dens invaginatus) – результат патологічного розвитку зуба, який часто призводить до необхідності раннього ендодонтичного лікування. Внаслідок складної анатомії кореневих каналів лікування подібних зубів досить часто ускладнене. В даному клінічному випадку анатомія зуба була добре вивчена до лікування завдяки цифровій об’ємній томографії, що дозволило провести лікування. Під час лікування видалено некротизовані тканини пульпи зуба, інфіковані тканини, які заповнювали інвагінацію а, також, грануляційні тканини, які знаходились у пародонтальній кишені.
Мета: дослідити поєднання ендодонтичного та хірургічного лікування зуба з патологією розвитку dens invaginatus.
Матеріали та методи: рентгендіагностика проводилась за допомогою апарата Veraview X800 Morita. Для медикаментозної обробки інвагінації та основного каналу використовували іригацію розчином гіпохлориту натрію 5.25% з додатковою оборкою ультразвуком, 17% розчином ЕДТА. Кореневий канал та інвагінацію, у зв’язку з не типовою будовою, обробляли ручними інструментами VDW комбінуючи з машинною інструментацією Aurum BLUE (Меta Biomed). Постійна обтурація проводилась за методикою вертикальної компакції. Силлер - АН plus. Під час хірургічного етапу використовували пародонтальні кюрети Langer (Hu-Friedy), кюретажну ложку CL 8 (Hu-Friedy), 141-004-31W Oval Spoon Excavator (Hu-Friedy), доступ до вогнища формували за допомогою п’єзохірургічної кулеподібної насадки (СЕ 1, Piezotome Solo (Satelec, Aсteon)). Для накладання швів використовували голкотримач 4583 Kohler, шовний матеріал - поліпропілен 5.0. Кістковий дефект заповнювали матеріалом ксеногенного походження BIO GEN cancellous size 2/3 mm, 2.0 (Bioteсk), бар’єрна мембрана BIOCOLLAGEN (Bioteсk), пародонтальний дефект заповнено BIO GEN mix (Bioteсk).
Ключові слова: dens invaginatus, зуб в зубі, ендодонтичне лікування, кісткова аугментація, апікальна хірургія
Інвагінація зуба (dens invaginatus) – вада розвитку (так звана зуб в зубі) при якій відбувається вдавлення зубної емалі до середини коронки зуба. Найчастіше зустрічається в латеральних різцях верхньої щелепи та досить часто, зустрічається в обох білатеральних різцях. Клініцисти найчастіше використовують класифікацію Oehlers, згідно якої виділяють три типи:
I. Інвагінація досягає цементно-емалевого з’єднання.
II. Інвагінація виходить за межі цементно-емалевого з’єднання в ділянку кореня і там закінчується.
III. Інвагінація не має сполучення з основним каналом та має окремий апікальний отвір (див. схема 1).
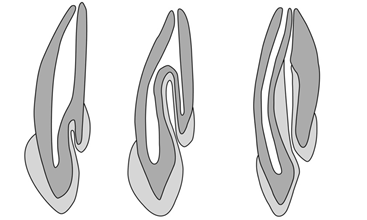
Анатомія та морфологія зуба, який має інвагінацію, є достатньо різноманітною. Зазвичай, ця патологія зустрічається у латеральних різцях верхньої щелепи. Розповсюдженість, за даними літератури, складає до 10 % від усіх спостережень. Одним з клінічних проявів є нестандартна бочкоподібна форма. Глибока сліпа ямка також може бути вхідними воротами для інфікування зони інвагінації. Інвагінація являє собою місце для накопичення нальоту, а емаль на дні може бути слабо мінералізованою, або бути відсутня. Саме тому, каріозний процес швидко перетворюється на пульпіт. Діагностична рентгенографія рекомендована завжди, коли є нестандартна форма коронкової частини зуба.
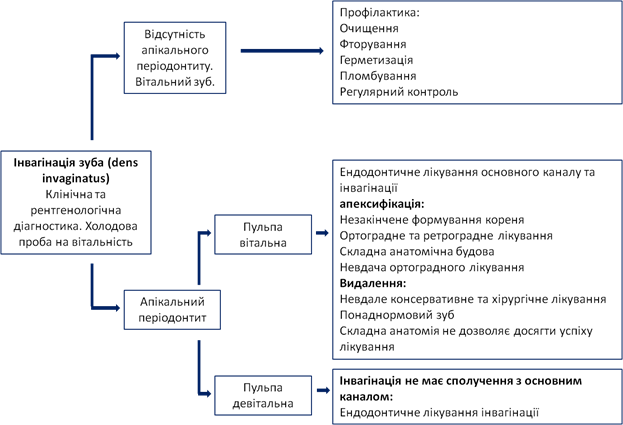
Ендодонтичне лікування зуба з інвагінацією є досить складним через складність будови кореневих каналів. До початку лікування необхідно провести повну діагностику. У випадку інвагінації третього типу можливий різний стан тканин пульпи: у інвагінації може спостерігатися некротичний розпад у той час як пульпа зуба в основному каналі може залишатися вітальною. Якщо це так, то зуб не потребує ендодонтичного лікування. Холодовий тест, у такому випадку, буде позитивний, не зважаючи на те, що тканини в каналі інвагінації можуть бути некротизовані, а на рентгенограмі присутні ознаки апікального періодонтиту.
Для обрання тактики лікування, при наявності інвагінації, ми керувались схемою Hülsmann (див. схема 2).
Клінічний випадок
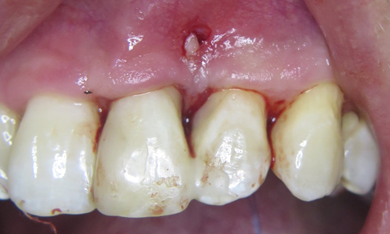
Пацієнт 24 роки звернувся у клініку з метою ортодонтичного лікування. Під час огляду було виявлено ознаки генералізованого пародонтиту. Для більш точної діагностики пацієнт був направлений на консультацію до лікаря пародонтолога. Під час додаткового обстеження було встановлено діагноз генералізований пародонтит I - II ступеня. В ділянці зуба 22 виявлено пародонтальну кишеню глибиною 7.5 мм.
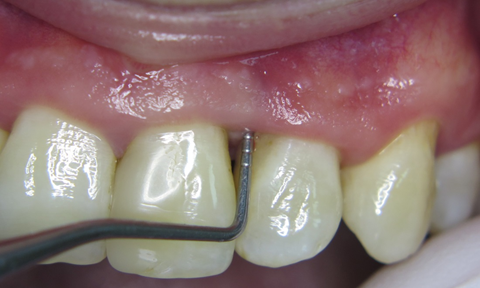
(фото 1) Холодова проба негативна.
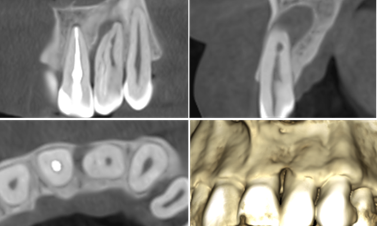
Рентгендіагностика проводилась за допомогою апарата Veraview X800 Morita. На комп’ютерній томографії виявлено ділянку радіолюцентного просвітлення в периапікальній області, що має сполучення, з виявленою пародонтальною кишенею. Більше того, можна відмітити ділянки зуба за щільністю схожі на емаль. (фото 2)
Клінічний діагноз: інвагінація третього типа, некроз пульпи, асимптоматичний апікальний періодонтит. Прийнято рішення про ендодонтичне лікування. Оскільки, періапікальний дефект сполучається з порожниною рота за рахунок пародонтальної кишені, немає можливості досягти успіху лише застосовуючи терапевтичне лікування.
Етап 1. Поверхня зуба очищена за допомогою хендібластера. Без анестезії сформовано доступ до пульпової камери та входу до інвагінації. Вхідними воротами до інвагінації була сліпа ямка. Порожнина інвагінації та пульпової камери не були сполучені між собою тому, ми зробили висновок, що розвиток некрозу пульпи мав ретроградний характер. Простір інвагінації обробляли за тією ж схемою, що і основний канал зуба: інструментальна обробка, іригація розчином гіпохлориту натрію 5.25% з додатковою обробкою ультразвуком, 17% розчином ЕДТА. (фото 3)
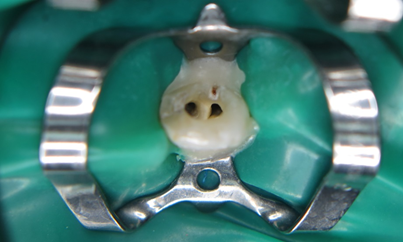
Простір інвагінації та основний канал обтурували згідно з методикою вертикальної компакції. Постійну реставрацію встановлювали у наступне відвідування.
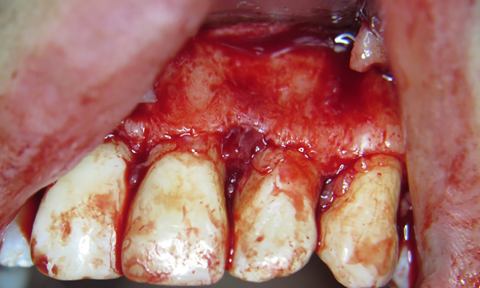
Етап 2. Під інфільтраційною анестезією проведено формування повного клаптя, сформовано доступ до ділянки кістки, проекційно співставлений з периапікальним кістковим дефектом. (фото 4)
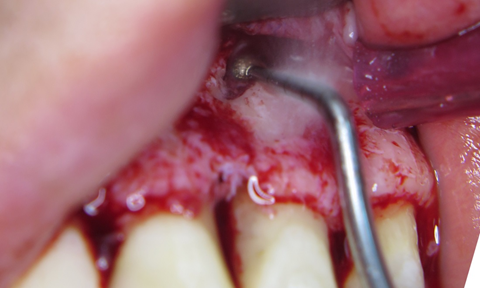
За допомогою п’єзохірургічної кулеподібної насадки (СЕ 1, Piezotome Solo (Satelec, Aсteon)) сформовано доступ до периапікального дефекту. (фото 5)
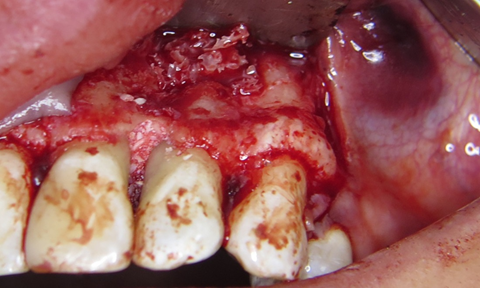
За допомогою інструментів CL 84, 141-004-31W Oval Spoon Excavator (Hu-Friedy) та пародонтальних кюрет Langer (Hu-Friedy) видалено грануляційну тканину з пародонтальної кишені та периапікальної ділянки. Оскільки, ендодонтичне лікування проведено в повному обсязі. Кореневий канал запломбовано до апікальної конструкції, прийнято рішення про відмову від ретроградного пломбування. Дефект заповнено кістковим матеріалом ксеногенного походження BIO GEN cancellous size 2/3 mm, 2.0 (Bioteсk), використана бар’єрна мембрана BIOCOLLAGEN (Bioteсk), пародонтальний дефект заповнено BIO GEN mix (Bioteсk). (фото 6, 7)
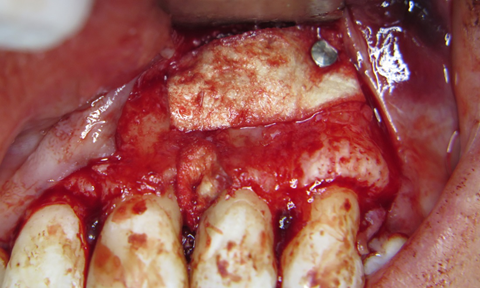
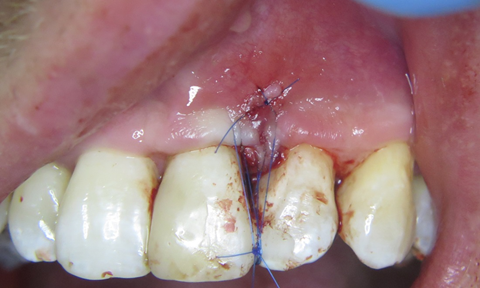
Накладено шви. (фото 8) Загоєння оперованої ділянки відбувалось без особливостей.
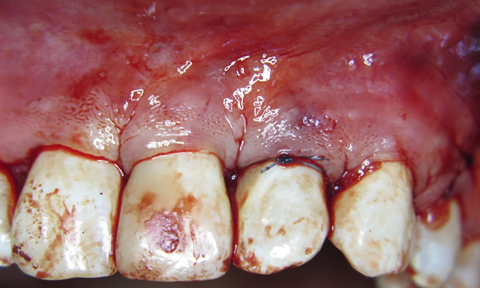
Етап 3. Через часткову резорбцію septa interalveolaria втрачено підтримку ясеневого пиптика (фото 9, 10).
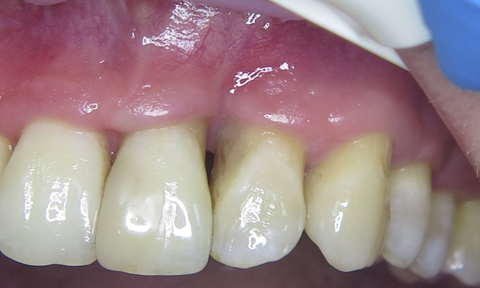
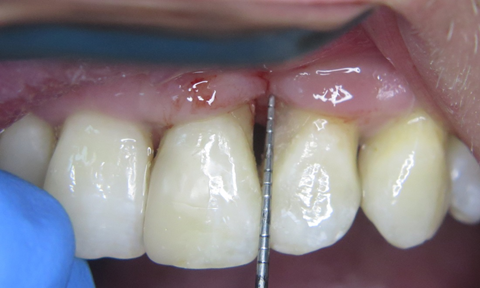
Тому, після загоєння та витримки строків біодеградації кісткового матеріалу (через 4 місяці) прийнято рішення про проведення естетичної корекції ділянки ясеневого сосочка. Під інфільтраційною анестезією проведено косий розріз на 1.5 – 2 мм вище septa interalveolaria. За допомогою мікрохірургічного распатора TKN2SX (Hu-Friedy) сформовано кисет. З ділянки горба верхньої щелепи (за методикою книжки) отримано сполучнотканинний трансплантат. Поверхні коренів зуба 21 та 22 очищено та згладжено за допомогою пародонтальних кюрет. Підготовлену поверхню кореня обробили доксицикліном (фото 11).

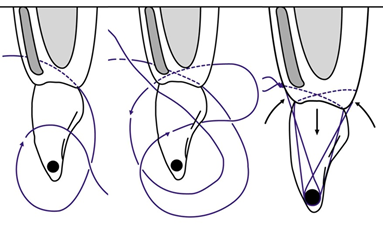
Препарат змили розчином Perio aid 0.12%. З приводу необхідності хімічної обробки кореня зуба під час хірургічних втручань існує декілька точок зору. Ми вбачаємо в цій процедурі можливість додаткової антибактеріальної очистки та покращення візуального контролю перед накладанням швів. Трансплантат введено в реципієнтну ділянку (фото 12) та фіксовано модифікованим підвісним швом (див. схема 3, фото 13).
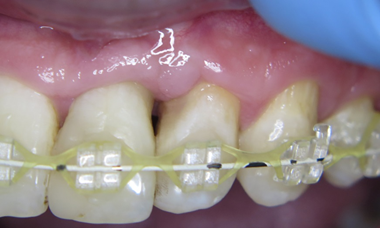
Загоєння відбувалось без особливостей. Через три тижні пацієнт розпочав ортодонтичне лікування. При повторному огляді через три місяці виявлене м’якотканинне потовщення, яке імітує ясеневий сосочок (фото 14).
Обговорення.
Діагностика та лікування зубів з порушенням розвитку створювали деякі труднощі у зв’язку з нетиповою анатомією. Досить часто, за умов ранньої діагностики, пульпа може залишатись неушкодженою, не вважаючи на периапікальне вогнище. В такому випадку, ендодонтичне лікування проводиться лише ділянки інвагінації. Після ліквідації інфікованих тканин відбувається регенерація кісткового дефекту без необхідності хірургічних втручань. У даному клінічному випадку ми мали справу з ретроградним інфікуванням пульпи та сполученням порожнини рота з периапікальним ураженням за рахунок пародонтальної кишені. Звісно, не вірно робити вибір на користь саме такої тактики лікування лише по одному клінічному випадку. В літературі є досить не багато публікацій на цю тему. Але ті, які зустрічались нам і тактика, яка описана в них, часто збігались з нашою думкою з цього приводу.
Висновок.
У практиці будь якого клініциста, час від часу, зустрічаються цікаві та неоднозначні випадки. Застосування більш детальної діагностики (сучасна комп’ютерна томографія) та комплексний підхід до вирішення клінічних задач дозволяють впоратись з тими випадками, які раніше могли викликати деякі труднощі.
Вдало проведена ендодонтія та обрана нами хірургічна тактика дозволили не тільки відновити втрачені тканини, а й досягти більш естетичного результату та продовжити ортодонтичне лікування.
Післямова
Автор статті виражає подяку у роботі з наведеним клінічним випадком бригаді колег клініки «ІМПЕРІЯ ДЕНТІС»: провідному фахівцю, що виконував терапевтичну частину роботи, Данько Л. Ю. та головній медичній сестрі Лещенко А. В.
Список використаних джерел
1) Hülsmann M. Dens invaginatus: aetiology, classification, prevalence, diagnosis, and treatment considerations. Int Endod J. 1997;30(2):79-90
2) Patel S. The use of cone beam computed tomography in the conservative management of dens invaginatus: a case report. Int Endod J. 2010 Aug;43(8):707-713.
3) Kaneko T, Sakaue H, Okiji T, Sudya H. Clinical management of dens invaginatus in a maxillary lateral incisor with the aid of cone-beam computed tomography -a case report. Dent Traumatol. 2011 Dec;27(6):478-483.
4) Durack C, Patel S. The use of cone beam computed tomography in the management of dens invaginatus affecting a strategic tooth in a patient affected by hypodontia: a case report. Int Endod J 2011;44:474-483.
5) Vier‐Pelisser FV, Pelisser A, Recuero LC, Só MVR, Borba MG, Figueiredo JAP. Use of cone beam computed tomography in the diagnosis, planning and follow up of a type III dens invaginatus case Int Endod J 2012 Feb;45(2):198-208.
6) Arnold M, Friedrichs C, Tulus G, Verch S, Dennhardt H, Sanner F: Intrakoronale und intrakanaläre Diagnos6k. (IKD). Endodon6e 2013;22:9-21.
-
Міжнародний стоматологічний форум IDF
27.09.2023
Новини
-

20 років на ринку
стоматології -

Вся продукція
сертифікована -

Обслуговування
в сервісному центрі -

Поставки безпосередньо від
виробників
Авторизуватись
Войти
Регистрация
Восстановить пароль
Данные для входа будут высланы вам на Email
Заявка на сервисное обслуживание
Для идентификации оборудования укажите еще несколько моментов.
Замовити дзвінок
Заповніть ще кілька полів
Инструкци прийдет вам на почту
Заполните данные поля
Залишити заявку
Заповніть дані поля
